
说到健康问题,不得不提下和我们息息相关的医保卡。这张小小的卡片是我们看病治疗的必备,不管是挂号门诊就医、药店买药还是住院报销,都少不了它。今天,我们就来聊聊一些医保卡容易被忽略的常识问题,希望大家在使用的时候多多注意!
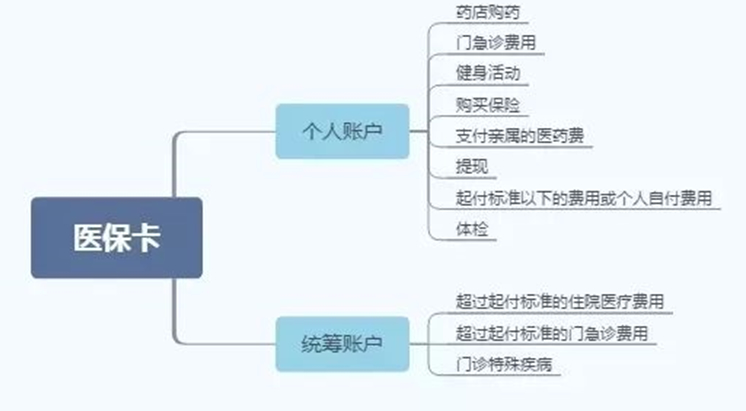
医保卡分为个人账户和统筹账户,个人账户里的钱属于个人,统筹账户里的钱是大家的,是所有医保用户的。
个人账户里的钱,虽然是自己的,但是除个别城市个人可自由支配外,绝大多数城市对使用都有限定。
山东、重庆、江苏等部分省市,职工本人可使用个人账户余额,在健身场馆开展健身活动。但不得用于购买食品、衣物、健身器械或套取现金等。
这一方面是因为大医院的医疗服务定价就比小医院的高,另一方面是医保报销的比例也不同。医保的报销政策是医院的等级越高,报销的比例越低,往往社区医院、一级医院等小的医疗机构有时候报销比例能够达到80%-90%,而在三级医院报销比例就会降低很多。
如果我们的病只是寻常小病,那建议直接去小医院就医,如果是比较严重的大病,去大医院就医之后,如果身体好转只需要康复了,就可以转到等级低一点的机构住院进行康复治疗,这样绝对会更省钱。
以职工医保为例,如果你离职了而不及时续缴费用,一般情况下,从中断缴费后的第二个月(即次月)起就会被暂停医保待遇。即使后面补缴了,也只能报销补缴后的费用,之前的还是要自己垫付。
之前有谣言,医保断缴3个月就清零。这个说法是不正确的。因为即使断缴,个人账户里的余额也不会清零,钱还在账户里,可以继续在门诊使用或取现。只是连续缴费年限会清零,但累计缴费年限,是不会清零的,只要累计缴费满足了当地的医保规定年限,退休后就能享受终身医保福利。
医保断交再续交再到恢复正常是需要一定时间的,正常情况下,在办理正常缴费手续后,第二个月(即次月)起才可以享受正常的医保待遇。此外,如果连续中断缴费3个月(含)的,则会被视为中断参保,中断参保的情况想要享受医保待遇,则需要在办理续保手续后附加连续缴费满6个月的条件。
医保卡外借属于违法行为。因为医保统筹基金里的钱是广大参保人的钱,医保卡外借,等同于让没有医保的人无偿享受了医保的待遇,等同于骗保。
而且,医保卡外借对持卡人来说,会对本人今后的保险购买及理赔造成很大的影响。因为用卡的那个人并不是真正的持卡人,所以造成了“别人的病变成你的病”的问题。
如果你的医保卡只是借给别人买买感冒药等常见的非处方药,体检也显示你身体健康,这个一般是没太大影响的。
如果曾经外借医保卡给其他人买药治疗类似高血压、糖尿病、心脏病等严重疾病,次数不多,只是偶尔几次,而且没有其他就医和体检异常记录,一般不会影响保险的购买和理赔。另外,目前部分城市(如成都)家庭成员之间医保卡个人账户余额可以共享,那就更不存在什么问题了。
外借医保卡给别人,让别人用你本人名字到正规医院看门诊,并且刷你的医保卡来支付,这就等同于你自己就诊,是你自己的医疗行为,因为医院留下的病例、处方等均是你本人名下的。
这种外借行为买保险时就要向保险公司做如实告知,因为有医院的医疗记录。如果不告知,一旦日后不幸发生保险事故向保险公司申请理赔,在理赔调查过程中被查出来,可能会导致理赔纠纷。作为被保险人,要想方设法举证不是自己就诊,举证难度不小。
当我们如实告知保险公司后,核保人员通常有两种选择:1.简单拒保;2.如果门诊就医的疾病还算比较轻微,会要求你配合做身体检查来自证清白。
让他人借用你的医保卡,并且冒用你的身份住院治疗并医保报销,这种行为基本是违法了。保险公司处理起来也比较简单:白纸黑字记录的住院人是谁,保险公司就会认为是谁住院。
如果投保,一种选择,告知自己患有某种疾病,保险公司按此疾病进行风险评估。另外一种选择,告知住院的是别人,不是自己,保险公司认为被保险人本身有很大的诚信风险,直接拒保。
如果不就医或者去药店买药,医保卡里的钱是不可以提取出来的。但以下几种情况下是可以提取现金的:
- 参保人死亡:则医保卡使用终止,亲属可凭死亡证明将医保卡里的钱本金加利息全部提取出来;如果继承人参加了医保,可以通过转账的形式转到继承人的医保卡里;
- 参保人移民:凭公安部门出具的凭借出境证明等资料办理支取手续;
- 异地转移:动就业人员返回户籍地或前往他地就业,可以按照规定办理医疗保险转移,可以把医疗保险里面的钱转到外地,同时可以累计医疗保险缴费年限。

● 重疾险网红爆款,为什么“康惠保”被称为是国民重疾险?
● 80岁高龄可投保,住院保险直付,这款防癌险快给爸妈了解下!
● 保费低到逆天的防癌险,给父母买保险一定要看!
● 得了高血压,真的就不能买保险了吗?
● 重疾保险到底该怎么买?
● 医疗险vs重疾险,到底该先买哪一个?
● 买重疾险 保至70岁好还是保至终身好?
● 给孩子买保险,你必须要知道的误区和原则!




